診療・各部門

生化学・免疫検査
患者さんから採取した血液・尿・穿刺液などを用いて、生化学検査(タンパク質、糖、酵素、脂質、電解質など)、免疫検査(肝炎ウイルス・梅毒・HIVなどの感染症検査、腫瘍マーカー検査、甲状腺機能検査など)を行います。
正確かつ精密な結果を提供するために日々の内部精度管理調査のほか、日本医師会や日本臨床衛生検査技師会、東京都臨床検査技師会などが主催する全国規模で行われる外部精度管理調査にも積極的に参加しています。

生化学検査
患者さんから採取した血液や尿・穿刺液などの検体を 自動分析機を用いて化学的に測定を行います。その結果は、病気の診断や治療効果の判定、病態の把握に用いられる欠かす事の出来ない重要な検査です。
血液は体内を循環することにより 全身のすみずみまで栄養を供給し、老廃物を受け取っているため、常に体内の健康状態を表してくれます。この血液を調べることによって、体に異常が無いか、どの部分の疾患なのか、炎症があるかなどを知ることが出来ます。
主な検査項目
総蛋白、アルブミン、LD、AST、ALT、ALP、AMY、γ-GTP、CK、CK-MB、T-CHO、HDL-CHO、LDL-CHO、中性脂肪、グルコース、クレアチニン、尿酸、尿素窒素、ビリルビン、アンモニア、CRP、Na、K、Cl、カルシウム、マグネシウム、鉄、免疫グロブリン(IgG・IgA・IgM・IgE)、リウマチ因子など。
免疫検査
免疫検査では自動分析機を用いて、感染症によって体内に侵入した病原体や、抗体の有無を調べる感染症検査、悪性腫瘍細胞から遊離した物質の有無を調べる腫瘍マーカー検査などを行います。
主な検査項目
感染症検査(肝炎ウイルス・梅毒・HIVなど)、腫瘍マーカー検査(CEA、AFP、CA19-9、CA125、PSA、PIVKA-Ⅱなど)、甲状腺機能検査(TSH、FT3、FT4)など
尿一般検査
主に尿や便、髄液、穿刺液(胸水、腹水など)の検体を扱います。尿検体は痛みを伴わず採取でき、全身の病態把握をすることが出来ます。
尿定性検査
健康診断などのスクリーニングや腎・泌尿器系疾患はもちろんですが、肝疾患、内分泌系などの診断にも役立ちます。
尿定性検査は尿試験紙の色調で判定します。全自動分析装置を用いているため、業務前にはコントロール検体を測定し、内部精度管理の確認、また外部精度管理にも参加し精度保証に努めています。異常反応があった場合は別の方法で確認します。
測定項目:尿蛋白、ブドウ糖、潜血、白血球反応、ウロビリノーゲン、ビリルビン、亜硝酸塩、ケトン体、比重、PH
尿沈渣検査
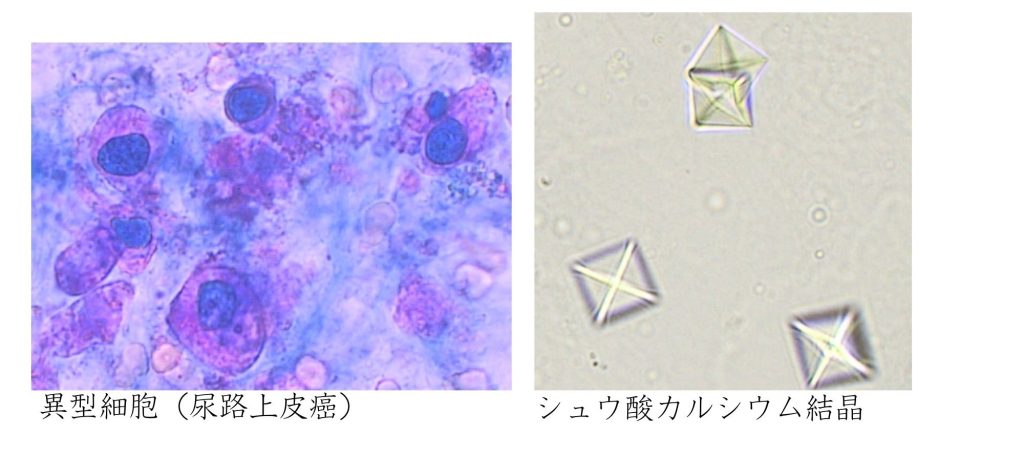
尿沈渣は尿中の有形成分(赤血球、白血球、細菌、上皮細胞、円柱、結晶など)を形態学的に分類します。出血部位や感染症、腎疾患の推定に役立てます。また、尿路系の悪性疾患がある場合、異型細胞を検出することがあります。検出した場合は、さらに詳しい検査(細胞診など)を臨床医に提案することもあり、診断の補助になります。
従来の顕微鏡検査と全自動分析装置を併用することにより、より正確な結果を迅速に提供できるよう努めています。
便潜血検査
便潜血検査は消化管に出血があると陽性になります。便中ヒトヘモグロビン検査は抗ヒトヘモグロビン抗体を用いた免疫学的検査で下部消化管出血、特に大腸がんのスクリーニング検査として重要です。
同じ機器で測定できる便カルプロテクチン検査は慢性炎症性腸疾患の診断補助になります。
血液検査
血液中の細胞成分の数や形態を調べる検査、止血や血栓の生成に関わる成分を調べる凝固線溶検査などを行っています。
血液算定検査
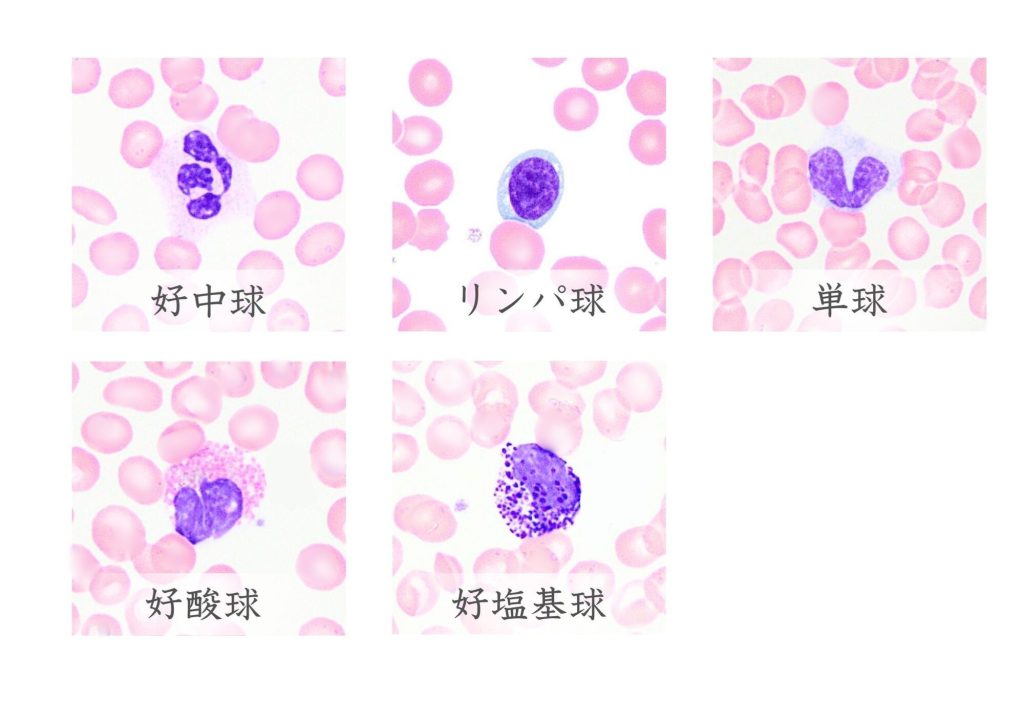
白血球数、赤血球数、ヘモグロビン量、血小板数を測定し、貧血、感染症、出血傾向、血液疾患などの診断や全身状態の評価を行うための検査です。自動分析装置で検査を行っています。
末梢血液像検査
末梢血の塗抹標本を作製し、白血球分画や血小板、赤血球の形態を顕微鏡で観察します。
骨髄像検査
白血病などの造血器腫瘍の診断や病型分類のための検査です。骨髄液の塗抹標本を作製して造血細胞の密度や比率、形態、腫瘍細胞の有無を調べます。
普通染色(メイ-ギムザ染色)で鑑別がつかない場合にはミエロペルオキシダーゼ染色、エステラーゼ染色、鉄染色など様々な特殊染色を行います。
4人同時に鏡検ができるディスカッション顕微鏡を使用し、異常細胞を発見した際には検査技師同士や医師とディスカッションし、正確な結果を報告するように努めています。

凝固線溶検査
プロトロンビン時間(PT)、活性化部分トロンボプラスチン時間(APTT)、フィブリノゲン、アンチトロンビン、FDP、D-ダイマーなどを測定しています。
出血傾向や血栓傾向が見られる場合、止血機構のどこに異常があるのかを調べる検査です。手術前のスクリーニングや抗凝固薬のコントロールにも有用な検査です。
輸血検査
血液型検査
血液型には、一般的によく知られているABO血液型(A型・B型・AB型・O型)以外にも、さまざまな種類が存在します。
なかでも輸血時に重要なのは、ABO血液型とRhD抗原です。輸血前の検査では、患者さんから異なるタイミングで採血した2つの検体を用いて、ABO血液型とRhD抗原の血液型をそれぞれ2回確認し、正確な血液型を確定します。
不規則抗体検査
不規則抗体はABO血液型以外の赤血球抗原に対する抗体で、輸血や妊娠・出産によって作られる可能性があります。不規則抗体スクリーニングを行い、臨床的に意義のある不規則抗体がないか調べます。不規則抗体が検出された場合には、患者さんの適合血を選択するため抗体の特異性を同定します。
交差適合試験
交差適合試験(クロスマッチ)は、患者さんと輸血用血液製剤(赤血球液)との適合性を確認する輸血前の重要な検査です。主試験では患者さんの血漿(血清)と輸血用血液(赤血球)との反応を確認し、適合性をみます。

全自動輸血検査装置 VISION
輸血用血液製剤の管理

輸血用血液製剤を適切な条件で保管・管理し、安全な輸血療法を支えています。
•血液専用保冷庫(2~6℃)
主に赤血球製剤を適切な温度で保管するための装置です。異常が発生した場合には警報が作動し、安全に管理されます。また、自己血貯血にも使用され、手術日まで保管します。
•血小板振盪器(20~24℃、水平振盪)
血小板の機能を保持するために、振盪しながら保存する装置です。血小板製剤は保存期間が短いため、必要に応じて発注し、適切に管理されます。
•血液専用冷凍庫(-20℃以下)
新鮮凍結血漿を保存・管理するための機器です。保管条件が逸脱した際には警報が作動し、品質が維持されるように管理されています。

安全な輸血療法
輸血管理料Ⅱおよび輸血適正使用加算を取得し、安全で適正な輸血療法の実施に努めています。輸血の実施記録は20年間保存・管理され、適切な輸血管理が行われています。
輸血療法委員会(医師・看護師・薬剤師・事務員・臨床検査技師で構成)は年6回以上開催され、輸血の適正使用に関する症例報告や、輸血副反応の報告、インシデント・アクシデントの報告、最新の輸血情報の共有、輸血実施手順の確認、輸血療法マニュアルの見直しなどの活動を行っています。
血液ガス分析
血液ガス分析は緊急検査のひとつで、PaO2、PaCO2、PH、SaO2、HCO3-、BE などの項目を測定します。これらの数値をもとに、患者さんの酸素化状態・換気状態・酸塩基平衡状態を評価し、適切な治療へとつなげます。

全自動血液ガス分析装置 RAPIDLAB1265
生理検査
生理検査室では、心電図検査、超音波検査、肺機能検査、脳波検査など体のさまざまな機能を調べる検査を行っています。
心電図検査
心臓の電気的な活動を体表面から記録する検査です。ベッドに仰向けになり、胸、手首、足首に電極をつけて検査します。不整脈や心筋梗塞の診断に有用です。また心筋負荷の状況も反映されるため心筋疾患、弁膜症、先天性心疾患などの診断の参考になります。
肺機能検査
肺活量を調べる検査です。マウスピースを口にくわえて、大きく吸ったり吐いたりします。
肺や気道の障害や呼吸困難の原因の鑑別に役立ちます。

脳波検査
脳神経細胞の電気的な活動を記録する検査です。ベッドに仰向けになり頭皮上に電極を付けます。
てんかんの診断には不可欠です。光刺激、過呼吸、睡眠賦活を行い波形の変化や異常波出現の有無をみます。
運動負荷検査
当院ではトレッドミル運動負荷試験を採用しています。
胸に電極を付けてベルトコンベアの上を歩きながら検査します。心電図や血圧の変化を見ながら心臓の機能や運動耐容能を評価します。
超音波検査
超音波を利用して、体内の臓器や組織から跳ね返ってくる反射波を映像化して身体の中の状態を調べる検査です。病変の有無や臓器の機能を評価することができる検査です。
当院では腹部、甲状腺、乳腺、心臓、頸動脈、下肢動脈、下肢静脈などを実施しています。
血圧脈波検査(PWV/ABI)
動脈の硬さや狭窄の有無を見る検査です。両足首、両腕に血圧測定用カフを巻き4か所の血圧を測定します。
耳鼻科領域の検査
耳の聞こえやめまいに関する検査を行っています。
主に行う標準純音聴力検査では難聴の程度が分かります。気導聴力検査と骨導聴力検査を合わせて行うことで、難聴の原因が伝音障害か感音障害かの鑑別に役立ちます。また、以下の検査も実施しています。
•標準語音聴力検査:言葉の聞き取り能力を評価する検査
•ティンパノメトリー検査:鼓膜や中耳の状態を調べる検査
•耳小骨筋反射検査:中耳の筋肉反射を測定し、聴覚経路の異常を調べる検査
•補聴器適合検査:補聴器の適合性を評価する検査
•重心動揺検査:体の揺れを測定し、平衡機能の異常を調べる検査
微生物検査
微生物検査室では患者さんより提出された検体について分離、鏡検、培養検査を行い、検出された細菌が感染症の起炎菌として考えられるかを見極め、細菌同定、薬剤感受性試験を行っています。
一般細菌培養
分離・培養検査
微生物検査室に届いた検体は、この後に同定検査・薬剤感受性検査を行うために、培地に分離・培養を行い、検体中の菌が肉眼で観察(コロニー形成)できるようにします。
採取された部位により菌叢が変わるため、検体の種類や目的菌ごとに培地の種類、炭酸ガス、嫌気、微好気培養、湿潤環境などの培養条件を変えます。菌にとって最適な環境を整え、起炎菌を検出できるようにしています。

染色・鏡検
塗抹標本を作製し、鏡検を行います。
グラム染色(フェイバー法)により染色性と形態を観察でき、配列や大きさからどのような菌か推定することができます。観察された菌をもとに培地や培養条件の追加をする場合もあり、染色と鏡検は、微生物検査において最も迅速かつ簡便でありながら、起炎菌を特定するために重要な検査となります。
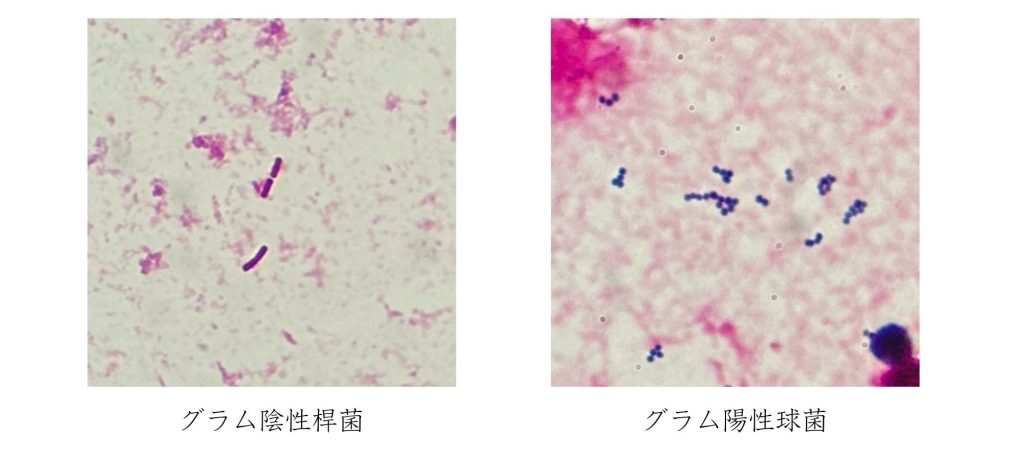
細菌同定
検体を培地に分離培養し、翌日発育した菌の種類を調べる検査を同定検査といいます。
細菌同定には時間がかかりますが、当院では、質量分析装置(MALDIバイオタイパー)を使用し、コロニーをターゲットプレートに塗布、装置へ挿入後、約1~2分で細菌名を同定しています。細菌名が速く判明することで、使用する抗菌薬をアンチバイオグラムからある程度選択することができます。迅速な結果報告により、抗菌薬の適正使用を早期に開始することが可能となり、感染症治療期間の短縮、患者さんの身体的負担軽減、医療費削減につながります。

薬剤感受性試験
培養で検出された菌から、起炎菌として考えられるものに対して、薬剤感受性試験をおこなって報告しています。測定は微量液体希釈法で、最小発育阻止濃度(MIC)を測定しています。薬剤感受性試験は、①治療抗菌薬選択のための情報提供②抗菌薬治療の最適化③薬剤耐性菌の同定④蓄積データを用いて、厚労省サーベイランスへの参加、院内感染対策委員会での耐性菌の検出状況報告、毎年1回アンチバイオグラムの作成、感染制御への活用などを目的として行っています。

その他
抗酸菌培養
結核菌,非結核性抗酸菌など抗酸菌感染症の起炎菌を検査します。当院では、チール・ネルゼン染色、培養、迅速遺伝子検査(Gene Xpertシステム)を行っています。

POCT(point of care testing)
イムノクロマト法としてインフルエンザウイルス、SARS-CoV-2、RSウイルス、アデノウイルス(咽頭、便)、ヒトメタニューモウイルス、ノロウイルス、A群β溶血性レンサ球菌、尿中肺炎球菌、尿中レジオネラ、ロタウイルス、CDトキシン。
核酸増幅法としてSARS-CoV-2の検査を行っています。
病理診断部門
病理診断科では各診療科から提出された検体の組織標本、細胞診標本の作製、および病理解剖を行っています。
組織標本の作製
人体から採取された組織の標本を作製し、種々の染色を行います。作成した標本は病理医が見て病気の確定診断を行います。病理診断は病期や予後の推定、治療効果の判定など重要な役割を担っています。

細胞診断
子宮頸部、体部、尿、喀痰、体腔液等の検体から作製した標本を細胞検査士が顕微鏡で観察し悪性細胞の有無などを判定しています。

病理解剖
死因や病態の究明、治療効果の判定など今後の医療の質向上のため行っています。
チーム医療
当院の検査技師は検査室外でも積極的に活動し、チーム医療を通じて患者さんの診療やケアに貢献しています。
栄養サポートチーム(NST)
栄養サポートチーム(NST)は入院患者さんの栄養状態を改善するために活動する多職種チームです。臨床検査技師は血液や尿の検査データから患者さんの栄養状態を科学的に評価する専門家としてチームに加わっています。
NST活動では医師、看護師、管理栄養士、薬剤師、言語聴覚士、臨床検査技師がそれぞれの専門知識を生かして患者さん1人ひとりに最適な栄養ケアを提供できるように協議します。そのなかで臨床検査データは患者さんが適切に栄養を摂れているか、治療の効果はどうかを確認するための「客観的な物差し」として、栄養サポートの方針決定に貢献しています。
糖尿病チーム
血糖自己測定(SMBG)や持続血糖モニタリング(CGM)の説明や装着、点検を行っています。
患者さんはご高齢の方やご自身でセンサーの装着が難しい方、日本語・英語でのコミュニケーションが難しい方、また、1型糖尿病と診断されたばかりで気持ちの整理がつかない方など、様々な方がいらっしゃいます。患者さんが安心して使用できるよう、ご家族や訪問看護師、施設の方々と連携し、必要に応じて通訳の方にもご協力いただきながら、それぞれの状況に応じた柔軟な対応を心がけています。
糖尿病教室や糖尿病教育入院では、糖尿病の検査について分かりやすい講義を行っており、その内容はこちらに掲載しています。
糖尿病ラウンドや糖尿病カンファレンスにも出席して、積極的に多職種と密に連携をとりながら患者さんの療養生活を支援しています。また、糖尿病患者会に参加するなど、幅広く活動をしています。
院内感染対策チーム(ICT)・抗菌薬適正使用支援チーム(AST)
院内感染対策チーム(ICT)、抗菌薬適正使用支援チーム(AST)は医師、看護師、臨床検査技師(微生物検査担当者)、薬剤師より構成されています。
ICTでは週1回、感染対策に関する情報を共有し、病棟や外来を巡回しています。耐性菌ラウンド、環境ラウンド、中心ライン関連血流感染ラウンド、手術部位感染ラウンドに参加し医療現場の確認、監視を行っています。
ASTでは週1回、抗菌薬適正使用に関する情報を共有し、指定抗菌薬、抗緑膿菌薬の長期使用者の監視と血液培養陽性者の抗菌薬使用状況を監視しラウンドを行っています。
ラウンド時には各職種の専門的な知識を活かした最適な介入を実施し、必要に応じて主治医、部署責任者へ助言を行っています。
取得認定資格等
取得認定資格一覧
| 日本臨床病理同学院 | |
| 二級検査士 臨床化学 | 5名 |
| 二級検査士 呼吸生理 | 1名 |
| 二級検査士 微生物学 | 1名 |
| 二級検査士 病理学 | 5名 |
| 二級検査士 免疫血清学 | 1名 |
| 二級検査士 血液学 | 4名 |
| 緊急検査士 | 4名 |
| 日本臨床衛生検査技師会 | |
| 認定心電図検査技師 | 2名 |
| 認定病理検査技師 | 1名 |
| 臨地実習指導者講習 | 2名 |
| 精度管理責任者 | 1名 |
| 日本臨床化学会 | |
| 認定臨床化学者 | 1名 |
| 日本超音波検査医学会 | |
| 超音波検査士 消化器領域 | 6名 |
| 超音波検査士 循環器領域 | 3名 |
| 超音波検査士 体表臓器領域 | 4名 |
| 日本不整脈心電学会 | |
| 心電図検定1級 | 2名 |
| 心電図検定2級 | 4名 |
| 認定心電図専門士 | 6名 |
| 日本臨床微生物学会 | |
| 認定臨床微生物検査技師 | 1名 |
| 感染制御認定臨床微生物検査技師 | 1名 |
| 日本臨床細胞学会 | |
| 細胞検査士 | 5名 |
| 国際細胞検査士 | 4名 |
| 日本検査血液学会 | |
| 認定血液検査技師 | 3名 |
| 日本輸血細胞治療学会 | |
| 認定輸血検査技師 | 2名 |
| 日本糖尿病療養指導士認定機構 | |
| 日本糖尿病療養指導士 | 1名 |
更新日:2025/05/20